Objectivos de aprendizagem
No final desta secção, será capaz de
- Explicar as inter-relações da anatomia e das funções do hipotálamo e dos lobos posterior e anterior da hipófise
- Identificar as duas hormonas libertadas pela hipófise posterior, as suas células-alvo e as suas principais acções
- Identificar as seis hormonas produzidas pelo lobo anterior da glândula pituitária, as suas células-alvo, as suas principais acções e a sua regulação pelo hipotálamo
O complexo hipotálamo-hipófise pode ser considerado como o "centro de comando" do sistema endócrino. Este complexo segrega várias hormonas que produzem diretamente respostas nos tecidos-alvo, bem como hormonas que regulam a síntese e a secreção de hormonas de outras glândulas. Além disso, o complexo hipotálamo-hipófise coordena as mensagens dos sistemas endócrino e nervoso. EmEm muitos casos, um estímulo recebido pelo sistema nervoso tem de passar pelo complexo hipotálamo-hipófise para ser traduzido em hormonas que podem iniciar uma resposta.
O hipotálamo é uma estrutura do diencéfalo do cérebro localizada anterior e inferiormente ao tálamo (Figura 1). Tem funções neurais e endócrinas, produzindo e secretando muitas hormonas. Além disso, o hipotálamo está anatómica e funcionalmente relacionado com o glândula pituitária (ou hipófise), um órgão do tamanho de um feijão suspenso por um caule chamado infundíbulo (A glândula pituitária está situada no interior da sela-saturcica do osso esfenoide do crânio e é constituída por dois lóbulos que se originam de partes distintas do tecido embrionário: a pituitária posterior (neuro-hipófise) é um tecido neural, enquanto a pituitária anterior (também conhecida como adeno-hipófise) é um tecido glandular que se desenvolve a partir do trato digestivo primitivo. As hormonassecretados pela pituitária posterior e anterior, e a zona intermédia entre os lóbulos estão resumidos na Tabela 1.
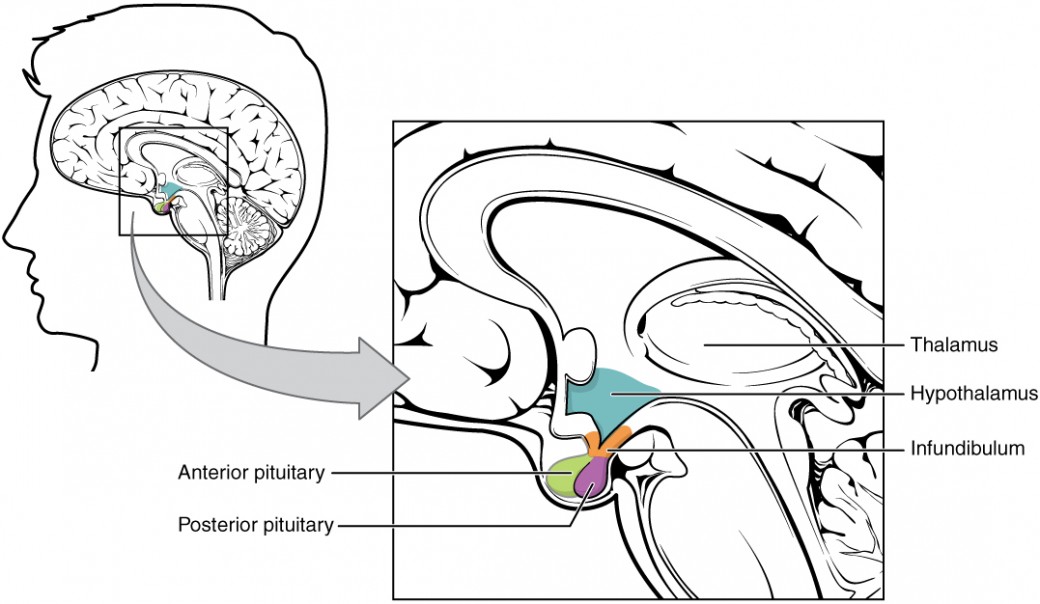
Figura 1 - A região do hipotálamo situa-se inferior e anteriormente ao tálamo e liga-se à glândula pituitária através do infundíbulo em forma de pedúnculo. A glândula pituitária é constituída por um lobo anterior e por um lobo posterior, sendo que cada lobo segrega diferentes hormonas em resposta a sinais do hipotálamo.
| Tabela 1: Hormonas hipofisárias | |||
|---|---|---|---|
| Lóbulo da hipófise | Hormonas associadas | Classe química | Efeito |
| Anterior | Hormona do crescimento (GH) | Proteína | Promove o crescimento dos tecidos do corpo |
| Anterior | Prolactina (PRL) | Péptido | Favorece a produção de leite pelas glândulas mamárias |
| Anterior | Hormona estimulante da tiroide (TSH) | Glicoproteína | Estimula a libertação da hormona tiroideia pela tiroide |
| Anterior | Hormona adrenocorticotrópica (ACTH) | Péptido | Estimula a libertação de hormonas pelo córtex suprarrenal |
| Anterior | Hormona folículo-estimulante (FSH) | Glicoproteína | Estimula a produção de gâmetas nas gónadas |
| Anterior | Hormona luteinizante (LH) | Glicoproteína | Estimula a produção de androgénios pelas gónadas |
| Posterior | Hormona antidiurética (ADH) | Péptido | Estimula a reabsorção de água pelos rins |
| Posterior | Oxitocina | Péptido | Estimula as contracções uterinas durante o parto |
| Zona intermédia | Hormona estimulante dos melanócitos | Péptido | Estimula a formação de melanina nos melanócitos |
Pituitária posterior
A hipófise posterior é, na verdade, uma extensão dos neurónios dos núcleos paraventricular e supra-ótico do hipotálamo. Os corpos celulares destas regiões repousam no hipotálamo, mas os seus axónios descem como trato hipotalâmico-hipofisário dentro do infundíbulo e terminam em terminais axonais que constituem a hipófise posterior (Figura 2).
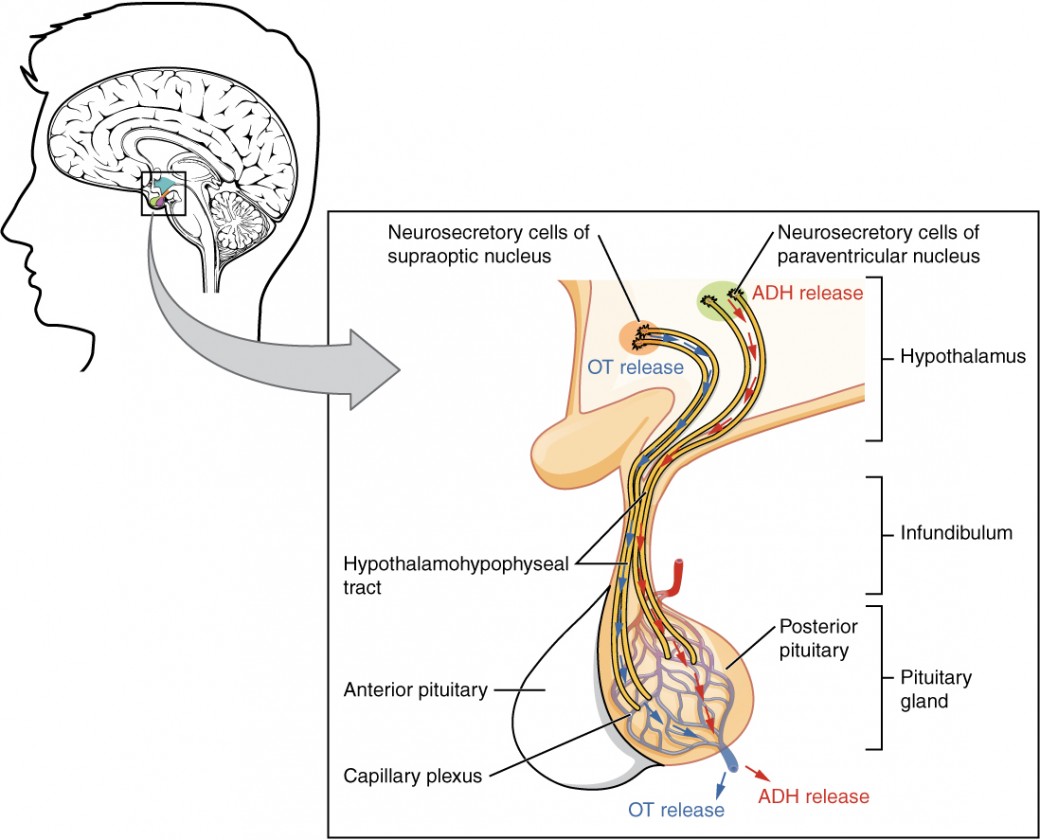
Figura 2. As células neurossecretoras do hipotálamo libertam oxitocina (OT) ou ADH para o lobo posterior da hipófise. Estas hormonas são armazenadas ou libertadas no sangue através do plexo capilar.
A hipófise posterior não produz hormonas, mas armazena e segrega hormonas produzidas pelo hipotálamo. Os núcleos paraventriculares produzem a hormona oxitocina, enquanto os núcleos supra-ópticos produzem a ADH. Estas hormonas viajam ao longo dos axónios para locais de armazenamento nos terminais axonais da hipófise posterior. Em resposta a sinais dos mesmos neurónios hipotalâmicos, aAs hormonas são libertadas dos terminais axonais para a corrente sanguínea.
Oxitocina
Quando o desenvolvimento fetal está completo, a hormona derivada do péptido oxitocina (tocia- = "parto") estimula as contracções uterinas e a dilatação do colo do útero. Durante a maior parte da gravidez, os receptores da hormona oxitocina não são expressos em níveis elevados no útero. Perto do final da gravidez, a síntese dos receptores de oxitocina no útero aumenta e as células musculares lisas do útero tornam-se mais sensíveis aos seus efeitos. A oxitocina é continuamente libertadaComo já foi referido, a oxitocina provoca contracções uterinas que empurram a cabeça do feto para o colo do útero. Em resposta, o estiramento do colo do útero estimula a síntese de oxitocina adicional pelo hipotálamo e a sua libertação pela hipófise, o que aumenta a intensidade e a eficácia das contracções uterinas e provoca uma dilatação adicionalO ciclo de feedback continua até ao nascimento.
Embora os elevados níveis de oxitocina no sangue da mãe comecem a diminuir imediatamente após o parto, a oxitocina continua a desempenhar um papel importante na saúde materna e do recém-nascido. Em primeiro lugar, a oxitocina é necessária para o reflexo de ejeção do leite (vulgarmente designado por "descida") nas mulheres que amamentam. Quando o recém-nascido começa a mamar, os receptores sensoriais nos mamilos transmitem sinais ao hipotálamo. Em resposta,A oxitocina é segregada e libertada para a corrente sanguínea. Em segundos, as células dos canais de leite da mãe contraem-se, ejectando leite para a boca do bebé. Em segundo lugar, pensa-se que a oxitocina contribui para a ligação entre os pais e o recém-nascido, conhecida como vinculação. Pensa-se também que a oxitocina está envolvida em sentimentos de amor e proximidade, bem como na resposta sexual.
Hormona Antidiurética (ADH)
A concentração de solutos no sangue, ou osmolaridade sanguínea, pode alterar-se em resposta ao consumo de determinados alimentos e líquidos, bem como em resposta a doenças, lesões, medicamentos ou outros factores. A osmolaridade sanguínea é constantemente monitorizada por osmoreceptores -células especializadas no hipotálamo que são particularmente sensíveis à concentração de iões de sódio e outros solutos.
Em resposta a uma osmolaridade sanguínea elevada, que pode ocorrer durante a desidratação ou após uma refeição muito salgada, os osmorreceptores sinalizam a hipófise posterior para libertar hormona antidiurética (ADH) As células-alvo da ADH estão localizadas nas células tubulares dos rins. O seu efeito é aumentar a permeabilidade epitelial à água, permitindo uma maior reabsorção de água. Quanto mais água for reabsorvida do filtrado, maior será a quantidade de água que é devolvida ao sangue e menor será a quantidade excretada na urina. Uma maior concentração de água resulta numa concentração reduzida deA ADH é também conhecida como vasopressina porque, em concentrações muito elevadas, provoca a constrição dos vasos sanguíneos, o que aumenta a pressão arterial através do aumento da resistência periférica. A libertação de ADH é controlada por um ciclo de feedback negativo. À medida que a osmolaridade do sangue diminui, os osmorreceptores hipotalâmicos sentem a alteração e provocam uma diminuição correspondente na secreção de ADH.Como resultado, menos água é reabsorvida do filtrado da urina.
Curiosamente, as drogas podem afetar a secreção de ADH. Por exemplo, o consumo de álcool inibe a libertação de ADH, resultando num aumento da produção de urina que pode eventualmente levar à desidratação e a uma ressaca. Uma doença chamada diabetes insípida é caracterizada por uma subprodução crónica de ADH que causa desidratação crónica.Embora os doentes sintam sede e aumentem o consumo de líquidos, isso não diminui eficazmente a concentração de soluto no sangue porque os níveis de ADH não são suficientemente elevados para desencadear a reabsorção de água nos rins. Podem ocorrer desequilíbrios electrolíticos em casos graves de diabetes insípida.
Pituitária anterior
A pituitária anterior tem origem no trato digestivo do embrião e migra em direção ao cérebro durante o desenvolvimento fetal. Existem três regiões: a pars distalis é a mais anterior, a pars intermedia é adjacente à pituitária posterior e a pars tuberalis é um "tubo" delgado que envolve o infundíbulo.
Lembre-se de que a hipófise posterior não sintetiza hormonas, mas apenas as armazena. Em contrapartida, a hipófise anterior fabrica hormonas. No entanto, a secreção de hormonas da hipófise anterior é regulada por duas classes de hormonas. Estas hormonas - segregadas pelo hipotálamo - são as hormonas libertadoras que estimulam a secreção de hormonas da hipófise anterior eas hormonas inibidoras que inibem a secreção.
As hormonas hipotalâmicas são segregadas por neurónios, mas entram na pituitária anterior através de vasos sanguíneos (Figura 3). No interior do infundíbulo existe uma ponte de capilares que liga o hipotálamo à pituitária anterior. Esta rede, designada por sistema portal hipofisário O sistema tem origem na artéria hipofisária superior, que se ramifica das artérias carótidas e transporta o sangue para o hipotálamo. Os ramos da artéria hipofisária superior formam o sistema portal hipofisário (ver Figura 3). As células libertadoras eAs hormonas inibidoras viajam através de um plexo capilar primário até às veias porta, que as transportam para a pituitária anterior. As hormonas produzidas pela pituitária anterior (em resposta às hormonas libertadoras) entram num plexo capilar secundário e daí drenam para a circulação.
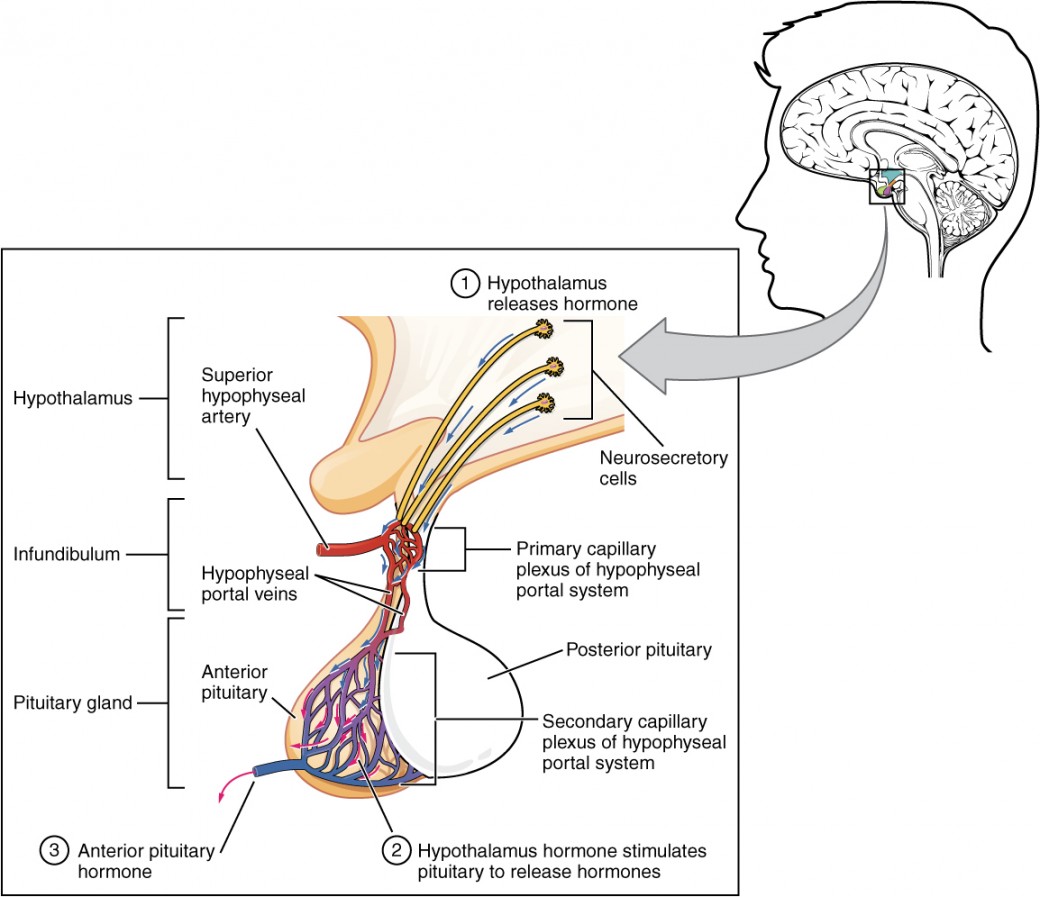
Figura 3. A hipófise anterior produz sete hormonas. O hipotálamo produz hormonas separadas que estimulam ou inibem a produção de hormonas na hipófise anterior. As hormonas do hipotálamo chegam à hipófise anterior através do sistema portal hipofisário.
A hipófise anterior produz sete hormonas: a hormona do crescimento (GH), a hormona estimulante da tiroide (TSH), a hormona adrenocorticotrópica (ACTH), a hormona folículo-estimulante (FSH), a hormona luteinizante (LH), a beta endorfina e a prolactina.ativar ou desativar a função de outras glândulas endócrinas.
Hormona do crescimento
O sistema endócrino regula o crescimento do corpo humano, a síntese de proteínas e a replicação celular. Uma das principais hormonas envolvidas neste processo é a hormona do crescimento (GH) A sua função primária é anabólica; promove a síntese proteica e a construção de tecidos através de mecanismos directos e indirectos (Figura 4). Os níveis de GH são controlados pela libertação de GHRH e GHIH (também conhecida como somatostatina) do hipotálamo.
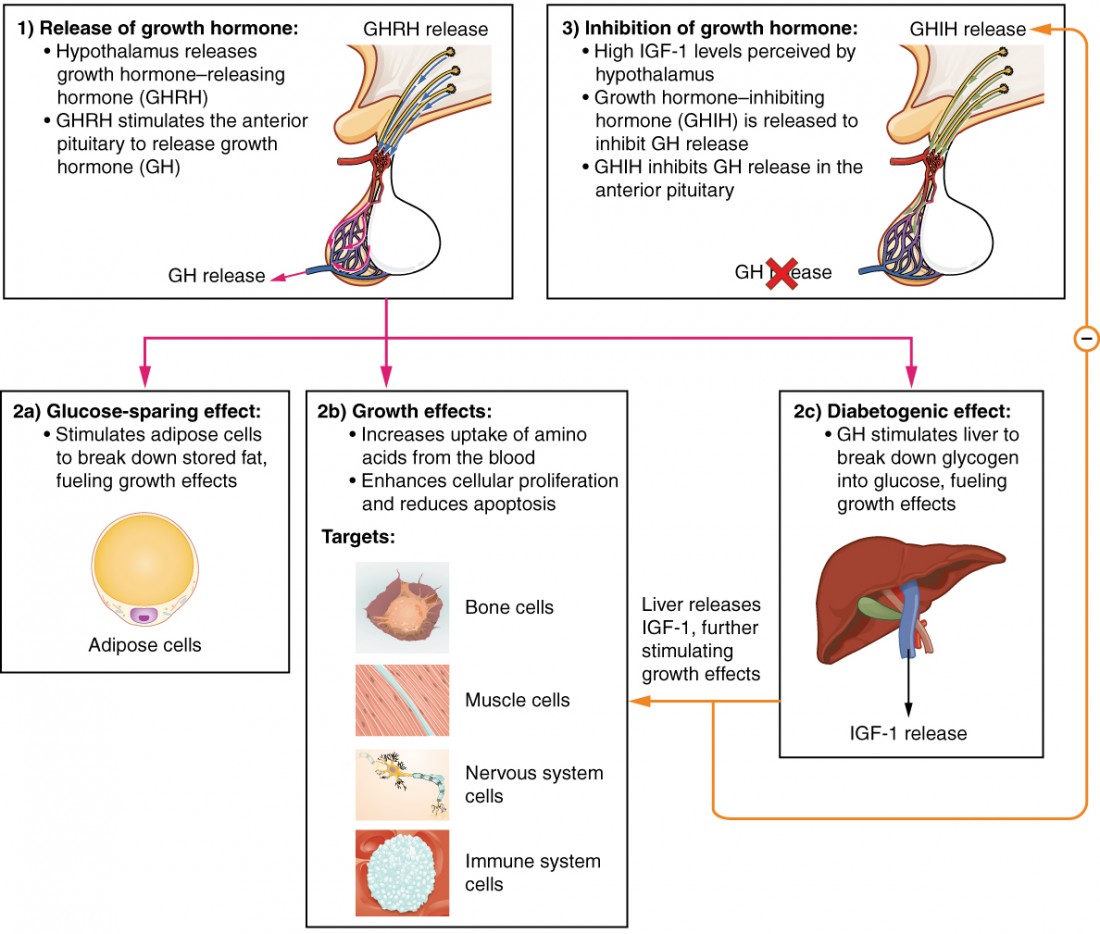
Figura 4: A hormona do crescimento (GH) acelera diretamente a taxa de síntese proteica no músculo esquelético e nos ossos. O fator de crescimento semelhante à insulina 1 (IGF-1) é ativado pela hormona do crescimento e apoia indiretamente a formação de novas proteínas nas células musculares e nos ossos.
Um efeito poupador de glicose ocorre quando a GH estimula a lipólise, ou seja, a decomposição do tecido adiposo, libertando ácidos gordos no sangue. Como resultado, muitos tecidos mudam da glicose para os ácidos gordos como principal fonte de energia, o que significa que é absorvida menos glicose da corrente sanguínea.
A GH também inicia o efeito diabetogénico, no qual a GH estimula o fígado a decompor o glicogénio em glicose, que é então depositada no sangue. O nome "diabetogénico" deriva da semelhança dos níveis elevados de glicose no sangue observados entre indivíduos com diabetes mellitus não tratada e indivíduos com excesso de GH. Os níveis de glicose no sangue aumentam como resultado de uma combinação deefeitos poupadores de glicose e diabetogénicos.
A GH medeia indiretamente o crescimento e a síntese proteica, desencadeando o fígado e outros tecidos para produzir um grupo de proteínas chamado factores de crescimento semelhantes à insulina (IGFs) Estas proteínas aumentam a proliferação celular e inibem a apoptose, ou seja, a morte celular programada. Os IGF estimulam as células a aumentar a sua captação de aminoácidos do sangue para a síntese proteica. As células do músculo esquelético e da cartilagem são particularmente sensíveis à estimulação dos IGF.
A disfunção do controlo do crescimento pelo sistema endócrino pode resultar em várias doenças, por exemplo, gigantismo é uma doença das crianças causada pela secreção de quantidades anormalmente elevadas de GH, resultando num crescimento excessivo. Uma doença semelhante nos adultos é a acromegalia A GH é um distúrbio que resulta no crescimento dos ossos da face, mãos e pés em resposta a níveis excessivos de GH em indivíduos que pararam de crescer. Níveis anormalmente baixos de GH em crianças podem causar deficiência de crescimento - um distúrbio chamado nanismo hipofisário (também conhecida como deficiência da hormona do crescimento).
Hormona estimulante da tiroide
A atividade da glândula tiroide é regulada por hormona estimulante da tiroide (TSH) A TSH é libertada pela hipófise anterior em resposta à hormona libertadora de tirotropina (TRH) do hipotálamo, que, como já foi referido, desencadeia a secreção de hormonas tiroideias pela glândula tiroide. Num ciclo clássico de feedback negativo, os níveis elevados de hormonas tiroideias na corrente sanguínea desencadeiam uma queda na produção de TRH e, subsequentemente, de TSH.
Hormona adrenocorticotrópica
O hormona adrenocorticotrópica (ACTH) A ACTH, também designada por corticotropina, estimula o córtex suprarrenal (a "casca" mais superficial das glândulas supra-renais) a segregar hormonas corticosteróides, como o cortisol. A ACTH provém de uma molécula precursora conhecida como pró-opiomelanotropina (POMC), que produz várias moléculas biologicamente activas quando clivada, incluindo a ACTH, a hormona estimulante dos melanócitos e os péptidos opióides cerebrais conhecidos comoendorfinas.
A libertação de ACTH é regulada pela hormona libertadora de corticotropina (CRH) do hipotálamo em resposta a ritmos fisiológicos normais. Uma variedade de factores de stress também pode influenciar a sua libertação, e o papel da ACTH na resposta ao stress é discutido mais adiante neste capítulo.
Hormona folículo-estimulante e hormona luteinizante
As glândulas endócrinas segregam uma variedade de hormonas que controlam o desenvolvimento e a regulação do sistema reprodutor (estas glândulas incluem a pituitária anterior, o córtex suprarrenal e as gónadas - os testículos nos homens e os ovários nas mulheres). Grande parte do desenvolvimento do sistema reprodutor ocorre durante a puberdade e é marcado pelo desenvolvimento de características específicas do sexo em ambos os sexosA puberdade é iniciada pela hormona libertadora de gonadotropinas (GnRH), uma hormona produzida e segregada pelo hipotálamo. A GnRH estimula a hipófise anterior a segregar gonadotrofinas -Os níveis de GnRH são regulados através de um ciclo de feedback negativo; níveis elevados de hormonas reprodutivas inibem a libertação de GnRH. Ao longo da vida, as gonadotrofinas regulam a função reprodutiva e, no caso das mulheres, o início e a cessação da capacidade reprodutiva.
As gonadotrofinas incluem duas hormonas glicoproteicas: hormona folículo-estimulante (FSH) estimula a produção e a maturação das células sexuais, ou gâmetas, incluindo óvulos nas mulheres e espermatozóides nos homens. A FSH também promove o crescimento folicular; estes folículos libertam estrogénios nos ovários femininos. Hormona luteinizante (LH) desencadeia a ovulação nas mulheres, bem como a produção de estrogénios e progesterona pelos ovários. A LH estimula a produção de testosterona pelos testículos masculinos.
Prolactina
Como o próprio nome indica, prolactina (PRL) Durante a gravidez, contribui para o desenvolvimento das glândulas mamárias e, após o nascimento, estimula as glândulas mamárias a produzirem leite materno. No entanto, os efeitos da prolactina dependem em grande medida dos efeitos permissivos dos estrogénios, da progesterona e de outras hormonas. E, como já foi referido, a descida do leite ocorre em resposta à estimulação deoxitocina.
Numa mulher não grávida, a secreção de prolactina é inibida pela hormona inibidora da prolactina (PIH), que é na realidade o neurotransmissor dopamina, e é libertada pelos neurónios do hipotálamo. Só durante a gravidez é que os níveis de prolactina aumentam em resposta à hormona libertadora de prolactina (PRH) do hipotálamo.
Pituitária intermédia: Hormona estimulante dos melanócitos
As células da zona entre os lóbulos da hipófise segregam uma hormona conhecida como hormona estimulante dos melanócitos (MSH), que é formada pela clivagem da proteína precursora da pró-opiomelanocortina (POMC). A produção local de MSH na pele é responsável pela produção de melanina em resposta à exposição à luz UV. O papel da MSH produzida pela hipófise é mais complicado. Por exemplo, as pessoas com pele mais claraAs mulheres também apresentam um aumento da produção de MSH durante a gravidez; em combinação com os estrogénios, pode levar a uma pigmentação mais escura da pele, especialmente da pele das aréolas e dos pequenos lábios. A Figura 5 é um resumo dasAs hormonas hipofisárias e os seus principais efeitos.
.
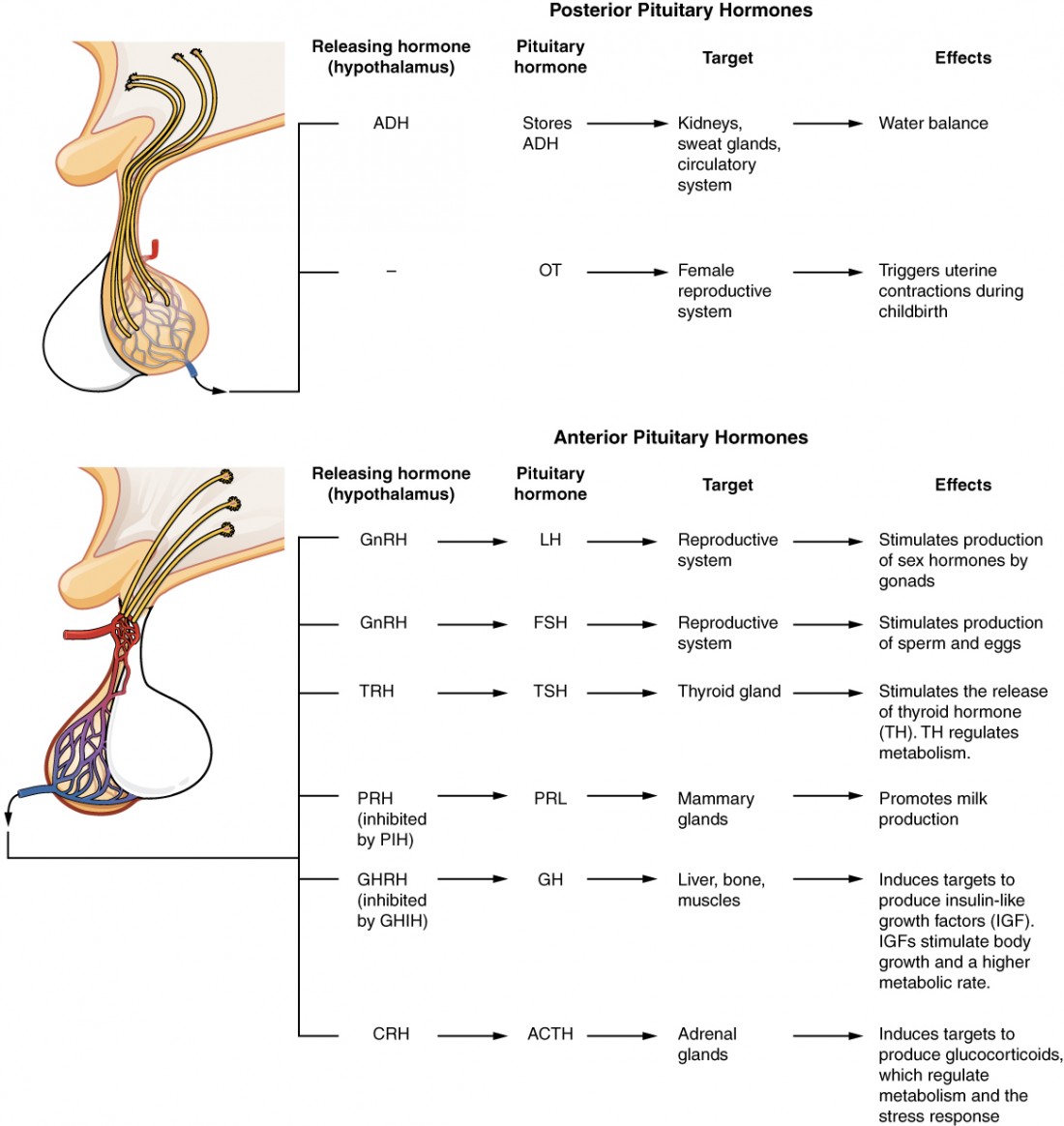
Figura 5. Principais hormonas hipofisárias Principais hormonas hipofisárias e respectivos órgãos-alvo